国立病院機構災害医療センターは自然災害やNBC災害などの人為災害にも備えている施設ですが、平時には地域の中核的総合病院として機能しています。
国立病院として、政策医療である癌、脳血管障害・心疾患、生活習慣病、新興・再興感染症の対応のほかに有害化学物質、大規模災害にも24時間体制のもと、救命救急センターと23の診療科で対応しています。研修ではプライマリー・ケアにとどまらず、皆様が将来進む専門領域に加えて、地域社会と連携して疾病の予防、社会復帰に至る包括的医療を学べる機会もあります。
救命救急センターでは、患者様の急変や重篤な症状に対し研修医自身が適切に診断し初期治療ができるようになるために、豊富な症例をもとに指導医からAdvanced Cardiovascular Life Support(ACLS)やJapan Advanced Trauma Evaluation and Care(J-ATEC)に準じた教育を受けます。それらは救急医療や重篤な病態に優先順位をもって迅速に初期治療が実施できる確実な知識・技術の習得を意味します。これは将来どのような専門領域を専攻する上でも医師として備えなければならない基本的な資質です。
研修プログラムには必修プログラムの他に選択プログラムがあります。研修の効果を向上させる目的で各診療科の到達目標を設定し、目標達成度を研修医による自己評価と指導医による評価を相互に行います。これらの評価を定期的に研修内容にフィードバックすることで効率的な研修体制の確立を目指しています。また、研修医全員に宿舎が提供されることは当施設の特徴です。
初期研修の終了後には各診療科の専門医資格取得を目指した後期研修(レジデント研修)が必要になりますが、当院ならびに他の国立病院の各診療科の必要医師数とマッチングした数のレジデントを後期研修として採用を予定しています。このほかに本邦で初の災害医療センターとして災害医療のセミナーや訓練がおこなわれています。
多くの研修医の皆様が当院の研修医プログラムに応募されることを歓迎します。
国立病院機構災害医療センター卒後研修プログラム
当医療センターは、災害時医療のセンターとして、また、地域中核病院としての機能を有する。この両者の機能を活用し、将来の専門性にかかわらず、医学・医療の社会的ニーズを認識しつつ、日常診療で頻繁に遭遇する病気や病態に適切に対応できるよう、プライマリ・ケアの基本的な診療能力(態度、技能、知識)を身につけるとともに、医師としての人格を涵養する。
本プログラムでは厚生労働省の示した臨床研修目標を達成するため、院内研修を分担実施する内科系、外科系、救命救急センター、小児科、また院外研修では地域医療、産婦人科、精神科の部門ごとに研修を行うこととしているため、2年間の研修を全て受けることが望ましい。
医療人として必要な基本姿勢・態度
(1)患者―医師関係
患者を全人的に理解し、患者・家族と良好な人間関係を確立する。
(2)チーム医務
医療チームの構成員としての役割を理解し、医療・福祉・保健の幅広い職種からなる他のメンバーと協調する。
(3)問題対応能力
患者の問題を把握し、問題対応型の思考を行い、生涯にわたる自己学習の習慣を身につける。
(4)安全管理
患者ならびに医療従事者にとって安全な医療の遂行、安全管理の方策の修得と危機管理への参画。
(5)医療面接
患者・家族との信頼関係を構築し、診断・治療に必要な情報が得られるような医療面接と指示、指導ができる
(6)症例呈示
チーム医療の実践と自己の臨床能力向上に不可欠な症例呈示と意見交換の実施
(7)診療計画
保健・医療・福祉の各側面に配慮した診療計画の作成と評価
(8)医療の社会性
医療の持つ社会的側面の重要性を理解し、社会に貢献する
当院では、他の研修プログラムの協力型研修病院としての受け入れ研修医も含め、毎年、2学年で最大40名の研修医を採用する。当プログラムでは、国立病院機構災害医療センターに管理型臨床研修病院としての機能を付するもので、毎年、1年目研修医を12名程度採用する。
研修期間は2年間とする。1年目:3~4名でグループ編成し、ユニット(内科系、外科系、救命救急センター)をローテーションし、各科と地域医療をローテーションする。なお、1年目のユニット内でのローテーションでは、各科の実情に応じて、1~2名ずつの小グループで対応することがある。
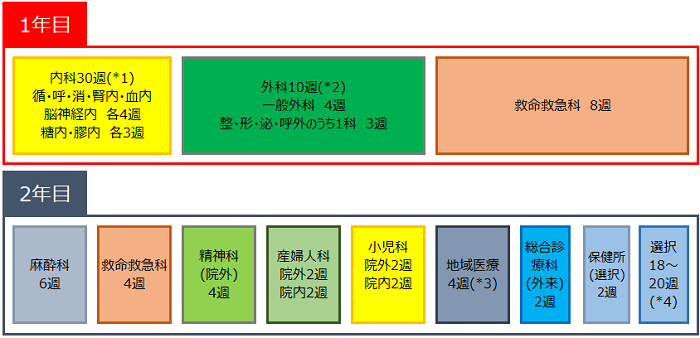
*1.循環器・消化器科・呼吸器科・腎臓内科・血液内科・神経内科 各4週間、糖尿病内科・膠原病内科各3週間の計30週
*2.一般外科4週間+脳神経外科3週間+整形外科・形成外科・泌尿器科・呼吸器外科のいずれか一科3週間の計10週間
*3.在宅2週+開業医2週間=4週間
*4.院内全科で各科1期間1~3名対応。原則として1科は4週間以上とする
*5.1年目は48週、2年目は48週の研修となる
国立研究開発法人国立精神・神経医療研究センター(精神科)
医療法人社団光生会 平川病院(精神科)
日本大学医学部附属板橋病院(産婦人科)
独立行政法人国立病院機構 西埼玉中央病院(小児科)
国立研究開発法人国立成育医療研究センター(小児科)
当院連携開業医(地域医療)
東京都多摩立川保健所(保健・医療行政)
院長、副院長、診療部長、教育担当医長ならびに各科・センターのプログラム責任者
および協力施設の各研修実施責任者および 事務部の責任者よりなる。その規定は別に記載する。
総責任者:国立病院機構災害医療センター 院長
責任者:国立病院機構災害医療センター 教育部長
指導医は臨床経験7年以上で、プライマリーケアの指導を十分行える能力を有したもので、
研修管理委員会で認定したものである。
研修医の到達度の評価は、指導医や看護師長の評価をもとに、研修管理委員会が評価する。その際、担任は、研修医の自己評価も加味して研修全般の実情を総括し、研修管理委員会に報告する義務を有する。
研修医の到達度評価に基づき、研修管理委員会の承認を得た後に、院長が臨床研修修了証を発行する。
週1回程度 開催
CC(Clinical Conference)毎月開催
CPC(Clinic Pathological Conference)年間12回開催
2年次研修修了時、学術的発表を行う。(3月開催)
国立病院機構災害医療センターおよび当プログラムの協力施設で研修期間中は国立病院機構災害医療センターの規定による報酬が支払われる。
期間医師
月給 306,184円
※別途、実績に応じて他諸手当あり
健康保険
厚生年金
雇用保険
国家公務員災害補償法適用
※医師賠償責任保険については、各自ご加入ください。
災害医療センター敷地内宿舎を提供
(1K、ユニットバス付、ベッド備付)
※宿舎料:7,400円/月
※原則、駐車場は提供できませんのでご了承ください。(空き状況による)
年次休暇
1年目・・・ 最大23日
2年目・・・ 最大23日
毎年募集要項を公表し、それに基づいて募集し選抜する。選抜は、書類審査(履歴書、成績証明書)、面接試験(幹部)、医長面接(口頭試問)により行い、研修医はマッチングプログラムによって採用決定する
なお、下記についてご理解いただいた上で応募ください。
・必修ローテーションの小児科2週間が外病院での研修となります。
・必修ローテーションの精神科1か月、産科2週間については従来どおり外病院での研修となります。
・研修医2年目の自由選択期間で外病院は選択できません。そのため、小児科、精神科、産科が選択できず、必修期間のみの研修となります。
・研修期間内の留学についても許可しておりません。
応募締切日: 令和7年7月22日(火)必着
選抜日: ① 令和7年8月8日(金)
② 令和7年8月16日(土)
①、②のうち、いずれか希望する1日を選択
※応募者の状況に応じて、希望する選抜日以外での受験をご相談させて頂く場合がございますので、何卒ご了承ください。
下記書類を上記応募締切日必着として、災害医療センター 職員係宛 送付すること。応募締切後、受験票は各受験者の自宅住所に送付。
〒190-0014 東京都立川市緑町3256 国立病院機構災害医療センター管理課職員係
電話:042-526-5511(代表) FAX:042-526-5535
e-mail:216-syokuin@mail.hosp.go.jp
当院糖尿病・内分泌内科では施設の特性上、他院と比較しても糖尿病ケトアシドーシスや高血糖高浸透圧症候群などの糖尿病緊急症を扱う機会が多く急性期の治療を多く経験することが可能である。一方で近隣施設から紹介された糖尿病患者の教育入院や周術期血糖管理目的の入院も行っているため、慢性期から急性期まで糖尿病診療を幅広く経験できる。
内分泌疾患についても、副腎クリーゼや甲状腺クリーゼなどの緊急疾患の経験をできるだけでなく、各種の負荷試験を行い内分泌疾患の的確な診断について学ぶことができる。
当科はIgA腎症、ネフローゼ症候群、血管炎に代表される急速進行性糸球体腎炎などの腎炎や慢性腎臓病の進展予防および末期腎不全に対する透析導入、他科に入院した透析患者の管理などを行っています。
研修目標は一般内科共通の全身管理や基本手技、電解質異常のマネージメント、腎障害患者や透析管理の基礎を日々の臨床やカンファレンスを通じて身につけることです。
日本腎臓学会、日本透析医学会での研修施設であり後期研修での専門取得も可能です。
当科は白血病、悪性リンパ腫、多発性骨髄腫、および重症型再生不良性貧血に対する免疫抑制療法、など数多くの症例を診療しております。 エビデンスに基づいた診療を心掛るために毎週のカンファレンスで治療方針を決定しております。
抗がん剤投与の目的で中心静脈カテーテルの挿入、骨髄穿刺・生検、腰椎穿刺(髄液検査・ 抗がん剤の髄液内注射)などの処置を経験することが出来ます。また、研修医の先生に積極的に学会発表を行っていただくことで、多くの論文を読んだり、理論的な考え方を学んで頂きます。ご希望により、論文の作成なども御手伝いさせて頂きます。
リウマチ指導医のもとでリウマチ性疾患(関節リウマチ、膠原病)などの基本的な内科診療の姿勢・方法を身につけます。関節痛を来す疾患は多く、また関節リウマチは約200人に一人の頻度の高い疾患であり日常よく遭遇する疾患であることを、当科で学ぶことによって理解できます。
当院の特色である救急患者の中にはリウマチ性疾患の初発患者が多く隠れており,初期診断・初期治療からかかわることができます。不明熱の鑑別も経験することができます。関節エコーや関節注射といった手技を含めて幅広く研修することが可能であり、リウマチ性疾患の診療や検査結果の解釈を学ぶことができます。
当科は当院で後期研修医、常勤医とそのまま残り、専門医まで取得することが可能です。
後期研修を行う場合は、1年目は当科でスタートし、その後は昭島病院または多摩総合医療センターなどのラウンドも可能です。
当科で扱う疾患の多くが難病であり完治しないというイメージがあるかもしれませんが、医学の進歩により完治に至った患者さんもおり、もし完治にいたらなくても痛みなどをとることができて生活の質も向上しとても感謝されます。また、内科系のリウマチ専門医は少ないので需要が高く、新しい分野で研究テーマもたくさんあります。
当院の神経内科では施設の性格上、神経救急を扱うことが多い。年間総入院数650名程度のうち、脳梗塞が半数を占めておりt-PAによる血栓溶解療法も年間10名前後行っている。また、てんかん発作や脳炎・髄膜炎などの中枢神経感染症、多発性硬化症などの脱髄疾患、Guillain-Barre症候群などの末梢神経疾患といったような神経救急疾患が中心である。初期研修医の先生方には、一通りの神経診療が行えて、頻度の高い神経疾患の初期対応ができることを目標に学んでいただいている。日本神経学会の専門医も複数在籍しており、専門医を目指した専攻医としての研修も可能である。
当科では、肺癌を中心に各種呼吸器疾患(肺炎、喘息、慢性閉塞性肺疾患、間質性肺炎気胸など)を幅広く診療しています。 研修の目標は、現スタッフ4人との密な連携指導を通じてそれら疾患の病態生理や治療法を理解することです。 内科の基本である全身管理を身につけていただく他、肺癌の診療では抗癌剤の使用法や画像の読影を通じて腫瘍学に触れるとともに、 御家族も含めた全人的医療の実践を通じて医療人として成長していただけることを期待いたします。 感染症(肺炎、膿胸など)では抗生剤の適切な使用法を、喘息、慢性閉塞性肺疾患、間質性肺炎、間質性肺炎などでは、ステロイド剤の使用法に習熟するとともにおいては気道疾患における吸入剤治療にも触れていただきます。
また急性呼吸不全に人工呼吸器や非侵襲的人工補助呼吸器の管理を習得します。手技に関しては、上級医の指導のもと胸腔穿刺や週2回行われる気管支鏡や胸腔鏡の介助なども適宜行っていただきます。 週1回の病棟カンファレンスを通じて受け持ち症例の理解を深め、月2回の呼吸器外科、放射線科合同カンファレンスでは肺癌に対する集学的なアプローチを学びます。
消化器科の疾患は消化管、肝、胆、膵、さらに腹膜疾患と幅広い領域を扱う科です。患者数も極めて多く、病院初診のほぼ半数が嘔吐、下痢、腹痛、肝障害、貧血など何らかの消化器疾患の鑑別を要します。その中には、軽症のものから重症のものまで、また、より高度な専門性の高い疾患も含まれます。災害医療センター消化器科の研修方針は、専門領域に根ざしながら臨床医として、これらのCommon diseaseを適切に対応でき、広い視野に立った内科医としてのチーム医療を行っていくことにあります。
広い視野に立った内科医としてのチーム医療を行っていくことにあります。
消化器科は診断面では放射線画像や内視鏡画像での診断が重要になります。
多種類の検査の中からどの検査が患者の病態に対し最適かを選択し、「検査計画の立案」その検査について自分で読影、解釈できる力「診断能力の獲得」が必要です。
また、治療面においては、薬物療法、放射線療法、IVR、内視鏡的治療、外科的治療など幅広く、それぞれの適応を十分理解しなくてはならず、他科との連携が重要です。
これらの知識のみならず、入院患者さんに対し、ベッドサイドにおける手技なども経験し、習得しなければなりません。このように消化器科研修においては、学ぶ事が多くあります。
研修医の皆さんは担当した患者さんの全ての検査・治療に参加でき、上級医と共に安全に手技を学ぶ事ができます。
当院循環器科は東京都CCUネットワークに加盟しており、急性心筋梗塞・急性心不全などの重症循環器の患者さんが数多く搬送されます。 もちろん救命科からの依頼を受けて3次救急の患者さんを診る機会も多いです。循環器内科医は13名、上級医と若手で組んでチーム医療を行うとともに、週1回の回診・抄読会、不整脈カンファレンスなどで治療の標準化を図っています。
2023年の実績は以下のとおりです。
末梢血管治療は76例、経皮的冠動脈インターベンション288例 その内緊急経皮的冠動脈インターベンション104例、アブレーション428例、植込み型除細動器24例(S-ICD含む)心臓再同期療法38例、軽皮的左心耳閉鎖術17例、ペースメーカー植込み 162例当院はロータブレーターの認定施設になっています。直近3年(2021-2023)平均6.7例施行しています。
1.外来および入院患者の診察法 2.消毒法 3.麻酔法4.術前・術後の処置 5.救急処置法 6.手術一般の介助7.外科的検査等研修を目標として実施するほか剖検立ち合い、 外科抄読会、症例検討会参加。
日常臨床にはチーム内の一員として参加し術前検査より適応や術式の立案をします。実際の手術に参加し、外科治療の実際と外科手技の介助を行います。症例を受け持ち研修終了時に症例検討会で症例の提示および分権的考察を学会形式で行います。
救命救急科は、東京都にある28の(三次)救命救急センターの一つであり、重篤な救急患者を受け入れています。集中治療を要するような患者を初療から退院まで連続して診療する自己完結型であり、将来進む診療科にあわせて希望する手技や手術に参加することも可能です。また、二次救急では主体的に診療を行ってもらうことで、重症度の判断、鑑別診断、上級医や他診療科へのコンサルテーションなどを学んでいきます。
程度は異なりますが、救急医療は将来どの専門分野に進むにおいても関わっていく領域であり、初期臨床研修という限られた期間ですが初期対応を身につけてもらえたらと思います。
当科は救急科・集中治療・外傷専門医指定施設であり、初期に引き続き後期研修での専門医取得も可能です。
臨床初期研修医 整形外科研修内容 整形外科疾患の基本的事項を学び、急性期病院である当院の特色を活かし、救急医療における骨折などの外傷疾患、脊柱管狭窄症、変形性関節症などの変性疾患に対する初期治療から検査、診断、手術療法を含めた治療計画、周術期管理、退院支援までを指導医の監督下のもと研修し習得することができます。 到着目標は適切な脊椎、四肢関節の X 線検査のオーダーができ、X 線画像の読影ができる。外傷、感染、麻痺(脊椎疾患)における治療の優先順位の判断ができる。基本的な骨折に対し固定法・装具療法が実践できる。汚染創に対する処置として、適切な創部の洗浄および消毒ができる。手術時に創縫合および糸結びを経験し技術向上を目指す。
形成外科はおもに体表面の外科的疾患を扱う科であり、対象疾患は熱傷や外傷瘢痕やケロイド、腫瘍、悪性腫瘍切除後の再建、先天異常、あざや母斑など多岐にわたります。
熱傷や難治性潰瘍を扱う「創傷治癒外科」、大きな皮膚欠損や瘢痕拘縮、組織欠損に伴う機能的障害を改善させる「再建外科」、母斑や瘢痕を外科手技できれいにする「審美外科」まで多様に富んでいます。熱傷に関して当院は、日本熱傷学会認定施設であり、初期治療から拘縮等の後期治療まで対応しています。
また他科と共同で外傷、術後の組織欠損に対する組織移植等の再建手術や乳房再建(自家移植、人工物共に)にも対応しています。
顔面外傷では整容的に重要な顔面挫創の縫合から顔面骨折の治療まで対応しており、手指の外傷では機能的に重要な手指の腱、神経損傷から顕微鏡下手指再建接着術まで学ぶことができます。皮膚悪性腫瘍の治療やマイクロサージャリーを用いた腫瘍切除後の再建術を行い、褥瘡、糖尿病性壊疽など難治性皮膚潰瘍に対する創傷治癒についても創陰圧閉鎖療法や最新の被覆材料等を用いた治療方法を勉強することができます。
下肢静脈瘤は当院では形成外科で扱っており、血管内焼灼術を中心に行っています。手術件数は年間600例を超え豊富な症例を経験できます。
・日本形成外科学会認定施設
・熱傷専門医認定研修施設
・乳房再建を目的としたエキスパンダー、インプラント実施施設
・下肢静脈瘤に対する血管内治療実施基準による実施施設
日常診療および救急医療で遭遇する頭部疾患、(脳血管障害、頭部外傷、脳腫瘍など)に適切に対応できるようになるための基本的な診断能力、治療方針の決定ができる実行能力修得を目標とする。 2年目の研修者はさらに低侵襲の外科治療・血管内治療・低体温療法など最新の治療方法の学習、 脳外科的プライマリケア(穿頭・脳室外誘導・開頭操作の手術を含む)の手術手技の修得に努めるものとする。
当院では、胸部外科学会、呼吸器外科学会、気管支学会、呼吸器学会(外科系)の認定施設である。 研修期間中の目標は、呼吸器外科に関する基本的知識、画像診断、気管支鏡検査、手術手技(開胸・閉胸・胸腔ドレナージ) 等である。
当院では副腎腫瘍、尿路悪性腫瘍(腎癌、腎盃癌、尿管癌、膀胱癌、前立腺癌、 精巣癌など)尿管結石、尿路感染症、前立腺肥大症等、一般的な泌尿器科疾患を対象としています。極力侵襲の少ない内視鏡手術(経尿道的手術や腹腔鏡下手術)で対応しています。手術支援ロボットも導入され、手術症例の増加も見込まれています。
各種癌に対する抗癌剤を用いた化学療法にも積極的に取り組んでいます。
研修は初期臨床研修1年目の外科研修期間12週のうち3週間および、2年目の希望科目研修期間、25週間のうち4週間以上が選択可能です。
研修期間中、研修医は診療チームの一員として、指導医のもと泌尿器科疾患の概要、基本的診察法、検査法、治療法、疾患の評価方法を修得し、治療計画の立案を行います。また泌尿器科的救急疾患の対処法についての修得も目標としています。
北多摩地区の中核病院として婦人科一般を取り扱い、婦人科腫瘍(子宮筋腫、卵巣腫瘍、子宮頸癌、子宮体癌、卵巣癌など)に積極的に対応しております。
悪性婦人科腫瘍に対しては、IC(インフォームドコンセント)を必ず行った後で方針を決定し、QOLの維持にも配慮して手術、放射線、薬物治療を適切に組み合わせた診療をおこなっています。
良性疾患の手術に対して、基本的には腹腔鏡手術・子宮鏡手術で対応しております。
また骨盤臓器脱(子宮脱、膀胱瘤、直腸瘤、尿失禁の患者様)に対して専門外来を設けて、積極的に手術を行っております。特に腹腔鏡下仙骨腟固定術(IRCAD式)を導入し、再発率の低下を目指した治療を行っております。また腹腔鏡下Shull法も積極的に施行しております。
麻酔の術前評価を行うことにより、術前合併症の手術・麻酔に及ぼす影響を学べます。
術中麻酔管理では鎮静薬、吸入麻酔薬、筋弛緩薬、鎮痛薬などのダイナミックな作用を経験し、使いこなすことができるようになります。
また、麻酔導入や抜管を通じて、確実な気道確保や呼吸管理を学べます。腰椎麻酔を経験し、穿刺手技を学びます。また硬膜外麻酔や超音波ガイド下末梢神経ブロックによる術後疼痛管理、様々な薬物による鎮痛法を学ぶことができます。
1.研修期間
研修期間は4週間(選択期間で延長も可能)
2.研修方法
①小児の外来・救急診療の初期対応
②入院患者の病棟管理、回診(入院患者は、小児で遭遇するプライマリーな疾患が多いです)
③外来入院患者のカンファレンス
④小児で遭遇する疾患についてのレポート作成
⑤希望者には臨床研修の進め方を指導します
総合診療科では、地域の先生方と連携し、身近で掛りやすい「医療の窓口」となり、患者さんやご家族のニーズを理解し、納得のいく医療を提供することが大切です。
全身倦怠、食欲不振、体重減少、頭痛、めまい、原因不明の発熱、検査結果の異常、症状はあっても、どこが問題なのか分からない、診断がつかない、何か病気が隠れていそう、どの診療科か判り難いといった、漠然とした主訴や紹介内容をもった患者さんを診療します。
個々の症例において、心理的、社会的な背景を含め、全人的・包括的に捉え、広い視点から診察を行います。患者さんのニーズに合った診療科を見つけ、専門的な診療を依頼します。患者さんの病状・背景を理解して、必要な検査を実施し適切な診療科を選定することが大事で、幅広い知識と診断力が求められます。
また地域の先生方と連携を図る為、症状が軽快・消失した、治療の必要性がない、不測の大病がみられない時には、紹介元に戻って頂きます。患者さんとのやり取りにおいて、的確な対応力も重要になります。
研修医の皆様は、個々の診療において患者さんに向き合うことができ、医師として大切な「診療」を学ぶことが出来ます。
短い研修期間では、すべての皮膚疾患についての専門的な知識の習得は難しいので、臨床研修を通じて、 ①病院の中での皮膚科の存在の意義を体感してもらう、 ②皮膚科医にならずとも、将来的に必要となる「皮膚の見方」の基礎(皮疹の表現方法、急性か慢性か、良性か悪性か、など)の習得、 ③ごくありふれた皮膚疾患や褥瘡の基本的な治療方針の理解、 ④研修期間中に経験する特徴的な皮膚疾患の幾つかについては深く追求してみることができるように指導していきます。
1.研修期間
希望者は2年目で4週間の研修をする。
2.研修方法
研修医は外来初診患者に対して問診を行い、初期対応を担当する。必要な検査の選択、結果の解釈、疾患識別を行い、上級医とコミュニケーションを取り、治療方針の決定を行う。
耳鏡検査、聴力検査、鼻鏡検査、副鼻腔レントゲン検査、口腔咽頭診察を行う。
得られた所見を適切に解釈し、疾患の識別に役立てることができる。
入院・手術患者を担当し、基本的な外科的手技および周術期管理を経験する。病棟回診、周術期カンファレンスに参加する。
研修内容は、期間により異なるが、3カ月以内の短期間の場合、日常診療に良く遭遇する疾患について、単純X線写真を中心に、CTなどの基本的画像診断に習熟し、セルジンガー法や画像ガイド下穿刺といった基本手技の修練となろう。
心臓・大血管疾患を中心とした術前・術後を含めた全身管理や、緊急症例に対する対応や処置を習得する。 緊急も含めた手術にも積極的に助手として加わり、様々な手術手技や状況判断ができるように指導医師のもとで経験していく。 循環器科や麻酔科とのカンファレンス等にも参加し、発表方法などを習得していく。